太惊心!上海,43岁的刘先生体重190斤,一顿手擀面后上腹不适,刘先生没在意,以为是吃撑了。可疼痛从深夜熬到天亮,刘先生冷汗直冒、站都站不稳,才被家属送进医院。
急诊一查,炎症指标飙升,血糖高达26.67,影像显示胰腺已经广泛坏死。医生脸色凝重,刘先生随即被转入ICU。此后三天之内,呼吸衰竭、肾损伤、腹腔高压接连出现,命悬一线。
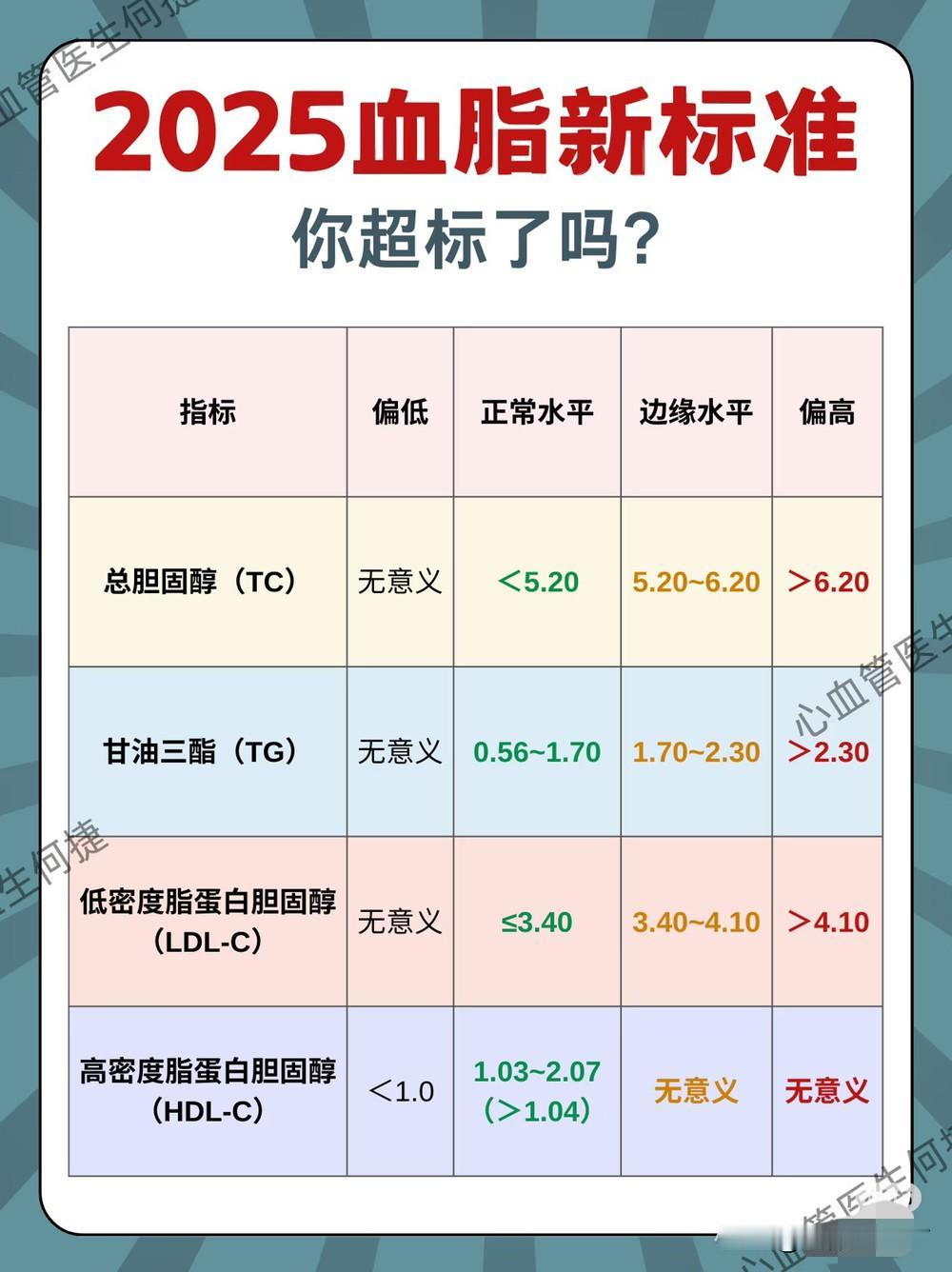
这不是那碗面的错,锅得胰腺来背。医生解释,刘先生本身就肥胖,血脂长期严重偏高。当血液中甘油三酯浓度极度升高时,胰腺腺泡细胞周围的脂蛋白脂酶会大量分解这些甘油三酯。
在局部释放出大量游离脂肪酸,这些脂肪酸直接损伤胰腺细胞,触发消化酶在胰腺内部提前激活。胰腺产生的蛋白酶、脂肪酶原本是用来消化食物的,一旦在胰腺内部被激活,就会开始消化胰腺自身的组织。
这一过程德国病理学家Hans Chiari早在1896年就已命名——胰酶自我消化学说,一百多年后依然是解释胰腺坏死最准确的模型。
刘先生在ICU躺了44天。禁食、鼻肠管、机械通气、肾脏替代治疗,能上的手段基本全上了。体重从190多斤掉到133斤,掉了将近60斤。
这个病有个凶险的地方——特别容易复发。临床数据显示,高脂血症性胰腺炎的复发率高达36%到60%,一次发病如果不从根本上管住饮食、控住血脂,再次入院几乎是必然的。
刘先生也没逃过这个规律,出院10多天后再次发病,胰腺坏死积液加重,只能再次住院,继续禁食,继续插管,继续等待。
古罗马哲学家西塞罗说过:"人必须为自己的行为承担后果。"刘先生过去多少年积累下来的饮食习惯,最终全部集中兑现在那44天的ICU账单上。
高脂血症性胰腺炎在中国的发病趋势这些年一直在变。以前急性胰腺炎的两大主要病因是胆道结石和酒精,高血脂只是少数情况。
但随着国内饮食结构转变,高甘油三酯血症的发病率大幅上升,目前高脂血症性胰腺炎已超过酒精性胰腺炎,成为仅次于胆源性胰腺炎的第二大病因。发病群体的特点也很明显:年龄偏轻、男性居多、病情重、并发症多。
重症急性胰腺炎的治疗走到今天,已经历了将近一个世纪的演变。上世纪早期,这个病的死亡率高达40%到50%,当时主流做法是早期手术清除坏死组织,结果反而加剧了全身炎症反应,死亡率不降反升。
后来随着ICU技术发展,医学界逐渐明白,SAP早期的首要目标不是切掉坏死的胰腺,而是守住其他器官的功能——用呼吸机撑着肺。
用肾替代治疗撑着肾,用鼻肠管维持最基本的营养,等待坏死组织慢慢液化吸收。2020年,美国消化道学会指南明确指出,胰腺坏死组织的清除手术应推迟到病程4周以上,届时才更安全。
刘先生捡回来一条命,可胰腺已经残缺不全。从2025年9月发病,到2026年初才拔掉鼻肠管。以后几十年,刘先生再也不能像普通人一样大口吃饭,稍有不慎就可能再次住院。
那碗手擀面是刘先生人生最后一顿随便吃的饭。那些还在大油大肉不加节制的人,要想想自己的胰腺还能撑多久。