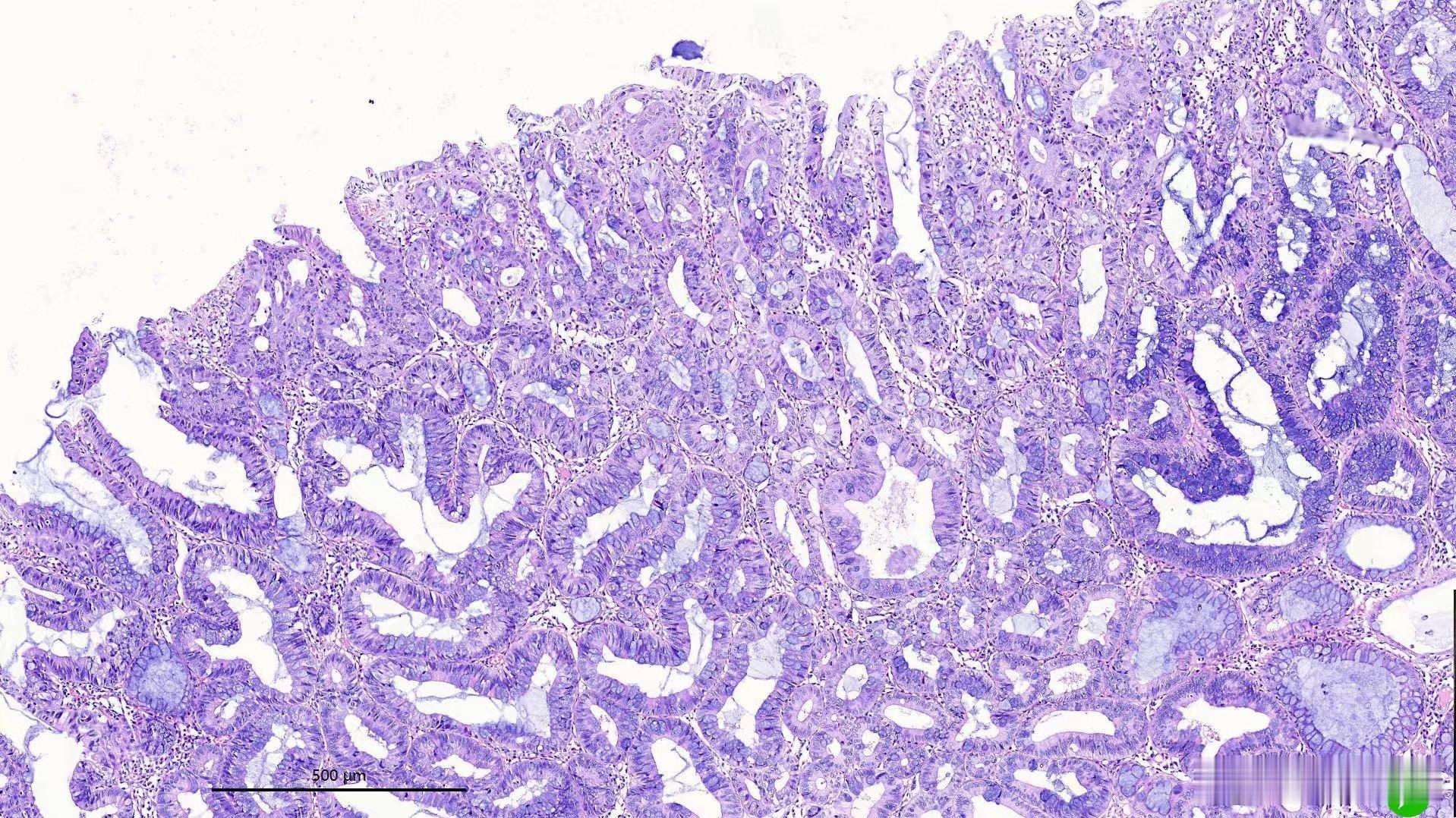
病理读片观察要点:一、先确认「基本信息」(读片前必做)1. 标本来源与部位:明确器官/部位(如直肠、胃窦、胃底、结肠等),这是判断正常结构的前提。2. 染色方式:常规是HE染色,特殊染色(如PAS、银染、免疫组化)要单独解读。3. 放大倍数与标尺:低倍(×40/×100)看整体结构,中倍(×200)看腺体/细胞,高倍(×400)看核细节;标尺(μm)帮助判断腺体大小和病变范围。二、按「从低倍到高倍」的顺序观察1. 低倍镜(×40/×100):看整体架构这一步判断「组织有没有乱」,是良恶性的第一道关卡。黏膜分层结构是否存在(如胃肠黏膜的上皮层-固有层-黏膜肌层)腺体/隐窝的排列:是否规则、垂直于黏膜肌层,还是拥挤、扭曲、杂乱腺体的形态:大小是否均一,有没有扩张、囊性变、分支、背靠背、筛状结构病变范围:是局灶性还是弥漫性,有没有累及黏膜全层间质情况:有没有纤维化、炎症浸润、坏死、溃疡形成2. 中倍镜(×200):看腺体与细胞形态这一步重点看「腺体形态+细胞异型性」。腺体:- 腺管/隐窝的形状:圆形、管状,还是不规则、出芽、筛状、乳头状腺体之间的距离:是否拥挤、融合,有没有“背靠背”腺体的基底膜是否完整,有没有突破基底膜向间质浸润细胞:- 细胞层次:单层还是多层排列,极性是否存在(核是否在基底部)核的形态:大小是否一致,有没有增大、深染、核形不规则核仁:是否明显、增大、多个核胞浆:黏液分泌是否正常,有没有嗜酸性变、空泡变3. 高倍镜(×400):看细胞核细节这一步判断「细胞异型的程度」,是判断良恶性的关键。核质比:是否增高(核变大、胞浆变少)核分裂象:数量是否增多,有没有病理性核分裂象(不对称、多极、顿挫型)核的染色质:是否增粗、分布不均核仁:是否突出、嗜酸性、多个细胞的异型性:细胞大小是否不一,有没有核重叠、拥挤
三、结合病变类型的「针对性观察要点」1. 炎症性病变(如肠炎、胃炎)炎症细胞的类型:中性粒细胞、淋巴细胞、浆细胞、嗜酸性粒细胞炎症浸润的层次:仅在上皮/固有层,还是累及黏膜全层、黏膜下层隐窝炎/隐窝脓肿:是否存在,隐窝是否破坏、萎缩上皮修复性改变:再生性增生(核增大、核仁明显,但排列仍规则,无异型)2. 良性息肉/增生性病变腺体:扩张、囊性变、锯齿状改变,但无明显异型细胞:形态温和,核无异型或仅轻度反应性改变,无病理性核分裂排列:虽可拥挤,但无筛状、背靠背的癌性结构,基底膜完整3. 腺瘤(癌前病变)低级别上皮内瘤变:核增大、拥挤,极性尚存,核分裂象位于基底部,无筛状/筛孔结构高级别上皮内瘤变:核明显增大、深染,极性消失,核分裂象增多(可见于腺腔面),腺体出现筛状、背靠背、乳头状结构,可出现黏膜内浸润关键:区分「低级别」和「高级别」是判断癌变风险的核心4. 腺癌(恶性)结构:腺体不规则、筛状、背靠背、浸润性生长,突破黏膜肌层细胞:明显异型,核大深染,核仁突出,核分裂象多,可见病理性核分裂间质:促纤维增生反应(肿瘤周围的纤维组织增生),伴炎症浸润浸润深度:黏膜内癌、黏膜下癌,还是更深层浸润
四、读片时的「避坑要点」1. 先看整体结构,再看细胞细节:很多新手容易上来就盯着细胞核看,忽略了腺体排列的紊乱,而结构异常比细胞异型更先提示恶性。2. 区分「反应性/修复性改变」和「真性异型」:炎症、溃疡周围的上皮再生会出现核增大、核仁明显,但排列仍规则,无明显核分裂增多,不要误判为高级别瘤变。3. 警惕人工假象:切片中的空泡、裂隙、折叠,不是腺体扩张;边缘挤压导致的腺体变形,也不是癌性浸润。4. 必须结合临床信息:患者年龄、内镜下表现(大小、形态、部位)、病史(如炎症性肠病、家族性息肉病),单靠病理片很难下最终诊断。
五、给你一个「快速读片模板」,照着写就行1. 低倍镜:黏膜结构是否完整,腺体排列是否规则,有无扩张/囊性变/筛状/背靠背,病变范围。2. 中倍镜:腺体形态,细胞层次与极性,核的大小、形态、核仁情况。3. 高倍镜:核质比,核分裂象(有无病理性),细胞异型程度。4. 间质与浸润:炎症、纤维化、坏死,有无黏膜下浸润、促纤维反应。5. 综合判断:良性/癌前/恶性?病变类型(炎症/息肉/腺瘤/癌),分级/分期。